Muitas pessoas recorrem a medicamentos do dia a dia para aliviar dores de cabeça, azia ou tratar infeções — sem perceber que isso pode afetar a saúde dos rins. A investigação mostra que os fármacos estão envolvidos numa parte relevante dos casos de lesão renal aguda, com estimativas a indicar que os medicamentos podem contribuir para 20% (ou mais) dos episódios associados a internamentos. O risco tende a aumentar com a idade, a desidratação e doenças pré-existentes, transformando um alívio “rotineiro” numa sobrecarga silenciosa ao longo do tempo. A boa notícia é que informação e acompanhamento profissional reduzem bastante os perigos.

O que vai encontrar neste artigo
Ao longo deste guia, vai conhecer oito medicamentos muito usados que estão associados a preocupações renais, entender como podem afetar os rins com base em evidências consolidadas, identificar sinais de alerta e aplicar medidas práticas para diminuir riscos. No final, terá pontos claros para discutir com o seu médico ou farmacêutico — conhecimento útil para proteger o seu bem-estar a longo prazo.
Porque os rins são especialmente vulneráveis a medicamentos
Os rins filtram o sangue continuamente, eliminando resíduos e regulando o equilíbrio de líquidos e sais. Como muitos medicamentos são processados e excretados pelos rins, estas substâncias podem chegar aos tecidos renais em concentrações elevadas, pressionando estruturas sensíveis como vasos sanguíneos e túbulos renais.
Estudos associam a nefrotoxicidade sobretudo a:
- Redução do fluxo sanguíneo renal
- Dano direto às células
- Inflamação do tecido renal
- Desidratação e alterações no volume de sangue circulante
Esta fragilidade torna-se ainda maior em pessoas mais velhas e em quem tem fatores como hipertensão ou diabetes. Nestes casos, até opções comuns sem receita podem contribuir para problemas se forem usadas com frequência e sem orientação.
1) AINEs (NSAIDs) — por exemplo, ibuprofeno e naproxeno
Os anti-inflamatórios não esteroides (AINEs), como ibuprofeno (Advil, Motrin) e naproxeno (Aleve), são amplamente usados para dor e inflamação. O problema é que eles reduzem a produção de prostaglandinas, substâncias que ajudam a manter o fluxo sanguíneo adequado nos rins — sobretudo em situações de stress, como desidratação.
A evidência liga o uso prolongado ou em doses elevadas a maior risco de lesão renal aguda, especialmente quando existem fatores adicionais. Os sinais podem ser discretos no início, como:
- cansaço fora do habitual
- inchaço (sobretudo em pernas e tornozelos)
- diminuição do volume de urina
Alternativa potencialmente mais segura no curto prazo: paracetamol/acetaminofeno (Tylenol) dentro das doses recomendadas — ainda assim, confirme sempre com um profissional de saúde.
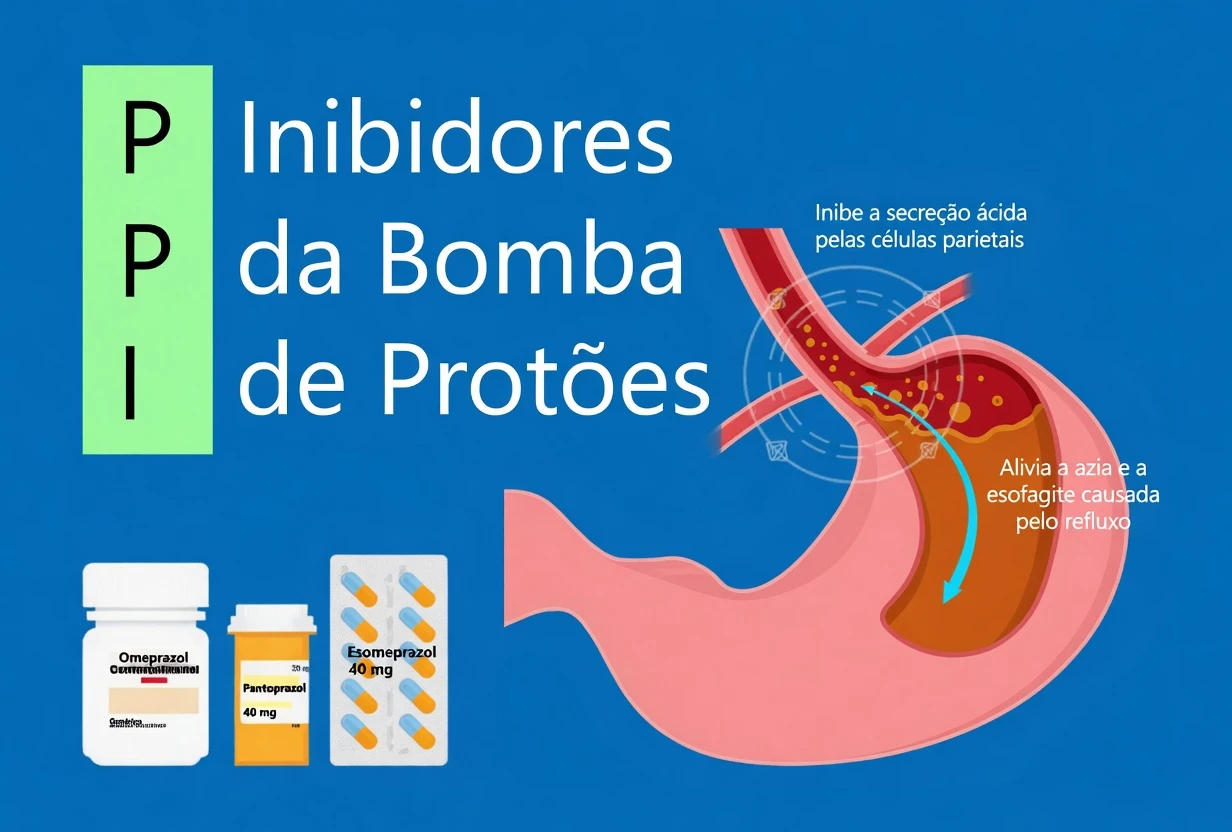
2) Inibidores da bomba de protões (IBP/PPIs) — por exemplo, omeprazol e esomeprazol
Os IBP, como omeprazol (Prilosec) e esomeprazol (Nexium), reduzem a acidez do estômago e são muito usados para azia e refluxo. Estudos observacionais associaram o uso prolongado a risco de nefrite intersticial (inflamação renal) e, em alguns casos, a progressão para problemas renais crónicos.
Possíveis sinais (nem sempre óbvios) incluem:
- fadiga inexplicada
- inchaço
- sensação geral de mal-estar
Opções a discutir com o seu médico:
- bloqueadores H2 como famotidina para uso ocasional
- medidas de estilo de vida: refeições menores, evitar deitar logo após comer e elevar a cabeceira da cama
3) Alguns antibióticos — por exemplo, aminoglicosídeos (gentamicina) e vancomicina
Antibióticos potentes como gentamicina (aminoglicosídeo) e vancomicina são essenciais para infeções graves, mas podem acumular-se nos túbulos renais e causar toxicidade direta. O risco aumenta com:
- doses mais altas
- tratamentos mais longos
- contexto hospitalar e doença grave
A monitorização com análises (função renal e, em alguns casos, níveis do fármaco no sangue) ajuda a detetar alterações cedo. Quando possível, os profissionais ajustam a dose ou escolhem alternativas.
4) IECAs e ARAs — por exemplo, lisinopril e losartan
Os inibidores da ECA (IECA) e os antagonistas dos recetores da angiotensina (ARA), como lisinopril e losartan, são comuns no controlo da pressão arterial e muitas vezes protegem os rins ao longo do tempo, sobretudo em pessoas com diabetes ou proteinúria. Contudo, podem provocar uma queda temporária da filtração renal em situações como:
- desidratação
- doença aguda
- uso conjunto com diuréticos ou AINEs
Por isso, é importante fazer análises regulares (creatinina, potássio, eGFR). Muitas vezes, ajustes simples resolvem a situação sem necessidade de interromper o tratamento.
5) Contraste iodado em exames de imagem (TAC, angiografia)
Alguns exames usam contraste iodado, que pode desencadear nefropatia induzida por contraste através de vasoconstrição e efeitos diretos nas células renais, especialmente em pessoas com risco aumentado.
Medidas que ajudam a reduzir o risco:
- hidratação antes e depois do exame
- avaliação prévia de função renal
- protocolos específicos para pessoas vulneráveis
6) Diuréticos — por exemplo, furosemida e hidroclorotiazida
Os diuréticos (“comprimidos da água”) como furosemida e hidroclorotiazida são úteis para edema e hipertensão. O principal risco surge quando causam desidratação (ou redução excessiva do volume circulante), o que pode sobrecarregar os rins.
Boa gestão inclui:
- ajustar doses conforme orientação médica
- monitorizar pressão arterial e eletrólitos
- equilibrar ingestão de líquidos (conforme recomendação individual)
7) Alguns antivirais e fármacos de quimioterapia
Determinados medicamentos para infeções virais e alguns esquemas de tratamento oncológico apresentam maior potencial de nefrotoxicidade, muitas vezes por lesão tubular direta. Estes tratamentos podem ser indispensáveis, mas requerem:
- acompanhamento especializado
- análises frequentes
- estratégias de suporte (hidratação, ajustes de dose e prevenção de toxicidade)
8) Lítio (estabilização do humor)
O lítio, usado em perturbações como a bipolaridade, pode afetar a capacidade dos rins de concentrar a urina e, com o tempo, contribuir para alterações renais crónicas em algumas pessoas. A segurança depende de:
- análises periódicas (níveis de lítio e função renal)
- manter boa hidratação (quando permitido)
- rever interações e doses
Comparação rápida: risco e abordagem mais segura (em geral)
-
AINEs (ibuprofeno/naproxeno)
- Risco: mais alto com uso prolongado/alta dose
- Abordagem: paracetamol/acetaminofeno (doses limitadas) e orientação clínica
-
IBP (omeprazol/esomeprazol)
- Risco: moderado quando usados por longos períodos
- Abordagem: bloqueadores H2 e mudanças de estilo de vida
-
Antibióticos específicos (gentamicina/vancomicina)
- Risco: varia por fármaco, dose e duração
- Abordagem: seleção direcionada + monitorização laboratorial
-
Contraste iodado
- Risco: associado ao procedimento
- Abordagem: protocolos de pré-hidratação e triagem de risco
-
Diuréticos
- Risco: ligado a desidratação
- Abordagem: ajuste de dose + controlo de líquidos e análises
Porque a automedicação aumenta os perigos
Sem supervisão, é mais fácil ocorrerem interações, doses inadequadas e ignorar sinais iniciais. Um exemplo clássico: juntar AINEs + diuréticos + medicamentos para pressão arterial pode aumentar bastante a vulnerabilidade renal. Além disso, a desidratação — por febre, diarreia, calor, exercício ou baixa ingestão de água — agrava os efeitos de vários fármacos.
Medidas práticas para proteger os rins
- Rever todos os medicamentos: faça uma lista completa (incluindo sem receita, suplementos e “naturais”) e converse com o médico ou farmacêutico pelo menos uma vez por ano — e sempre que iniciar algo novo.
- Manter hidratação adequada: beba água conforme a sua necessidade (a menos que tenha restrição médica de líquidos).
- Ficar atento a sintomas: cansaço incomum, inchaço nas pernas/tornozelos, menos urina, urina espumosa, náuseas sem explicação — reporte rapidamente.
- Fazer controlos regulares: exames como creatinina e eGFR ajudam a detetar alterações precocemente.
- Escolher bem para dor e azia: para dor, priorize estratégias não medicamentosas quando possível (calor local, repouso, fisioterapia); para azia, ajuste a alimentação e hábitos antes de manter fármacos por longos períodos.
Considerações finais
Compreender como medicamentos comuns podem influenciar os rins ajuda a tomar decisões mais seguras. Pequenos hábitos — como evitar uso frequente sem aconselhamento e monitorizar sinais precoces — podem fazer grande diferença na saúde a longo prazo.
FAQ (Perguntas frequentes)
-
Quais são os primeiros sinais de sobrecarga renal por medicamentos?
Fadiga persistente, inchaço nas extremidades, alterações no volume ou aspeto da urina e náuseas sem causa clara são alertas comuns. Procure avaliação médica rapidamente. -
Todos os analgésicos fazem mal aos rins?
Não. Em geral, o paracetamol/acetaminofeno é considerado mais seguro do que AINEs quando usado corretamente e por curto período, mas a dose e o perfil de saúde individual são determinantes. -
Como saber se um medicamento é seguro para os meus rins?
Confirme com o seu médico ou farmacêutico, especialmente se tiver mais de 60 anos, diabetes, hipertensão ou doença renal. Eles podem avaliar risco, interações e necessidade de monitorização.
Aviso legal (Disclaimer): Este artigo tem fins informativos e não substitui aconselhamento médico profissional. Consulte o seu médico para orientação personalizada sobre medicamentos, saúde renal ou sintomas. Não inicie, interrompa ou altere tratamentos sem acompanhamento profissional.